今回はWPW症候群の心電図について解説をしていきます。WPW症候群に起因する頻脈については、後日掲載するので、そちらの記事をご覧ください。
WPW症候群は1930年にLouis Wolffさんと、Sir John Parkinsonさん、 Paul Dudley Whiteさんが発表し、そのため、Wolff-Parkinson-White (WPW)症候群と呼ばれるようになりました。現代では特によいアブレーションの適応とされています。日本語では、早期興奮症候群という名前で呼ばれています。この早期興奮とは、何のことでしょうか?今回はWPW症候群の心電図の特徴やA形B型C型の分類、病態、症状について解説をしていきたいと思います。
症例 16歳男性 健康診断で指摘
さて、あなたが内科外来で上級医のお手伝いをしていると、少し心配そうな顔をした高校生がやってきました。以前から時々、動悸がして困っていたそうです。健康診断で心電図の異常を指摘されました。以下に心電図を示します。
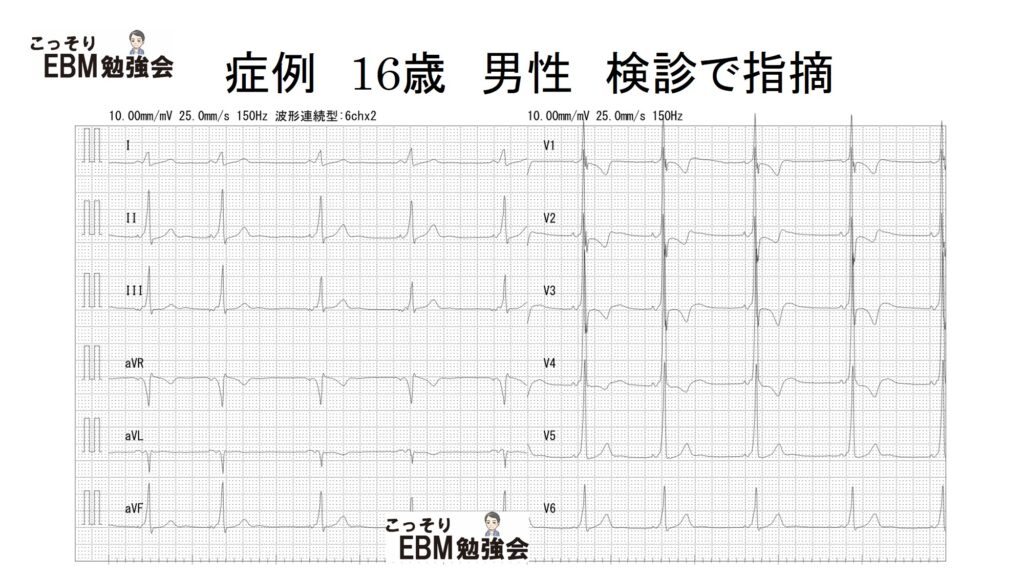
少し眺めてみただけでも、様々な特徴的な所見がみられると思います。
まず、P波とQRS波の関係をみるためにⅡ誘導を拡大してみましょう。
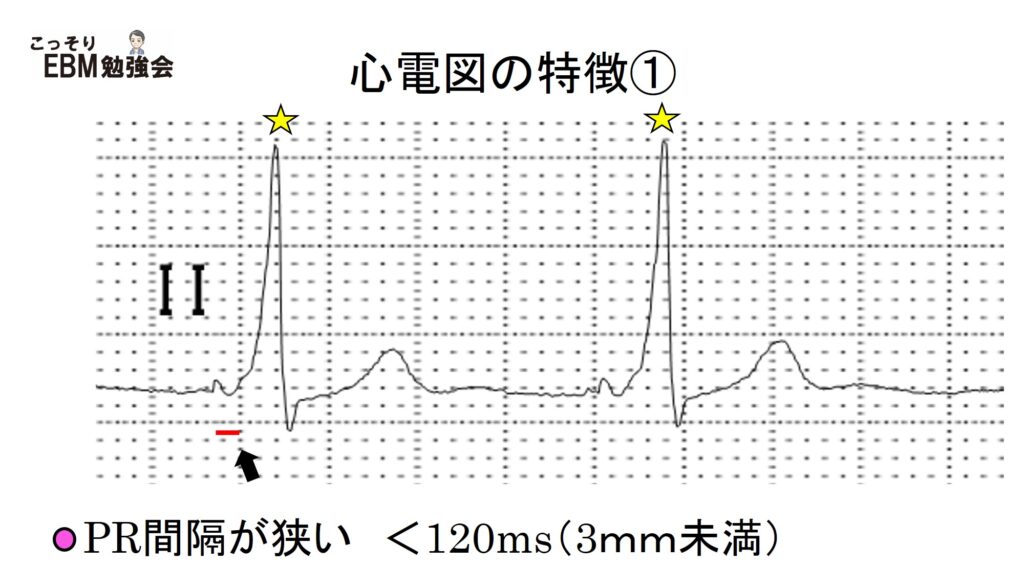
Ⅱ誘導を拡大してみると、P波とQRS波は規則正しくやってきていますが、PR間隔(P波の始まりからQRS波の始まりまで)は狭くなっています。QRS間隔は少し幅が広いですが、3mm以下です。HRはRR間隔の間の小さなマスを計ってみると、1500/22=約68bpmです。
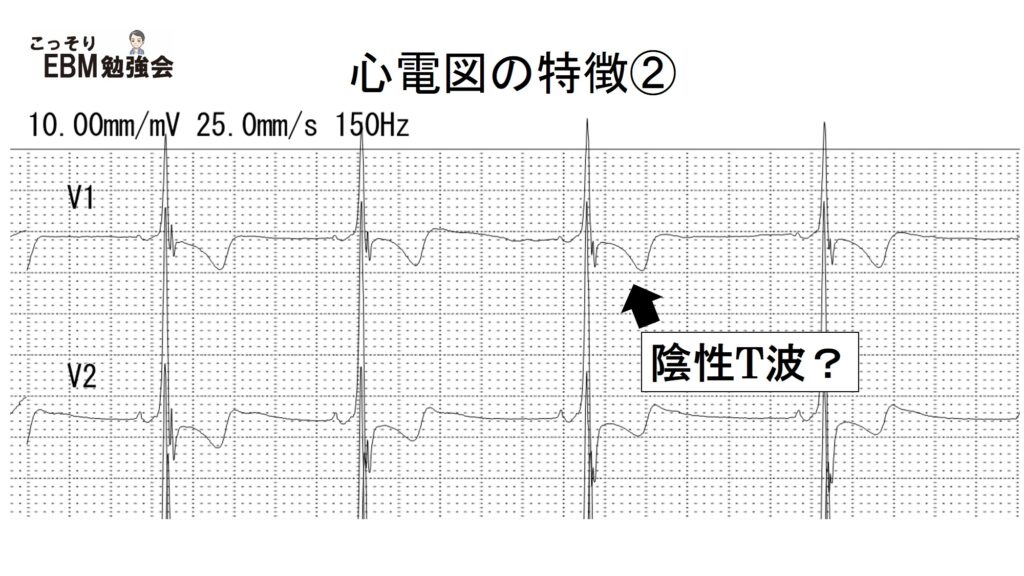
次に胸部誘導をみてみましょう。前胸部誘導ではV1~4まで陰性T波がみられます。虚血でしょうか?
それでは、これは何の心電図でしょうか?
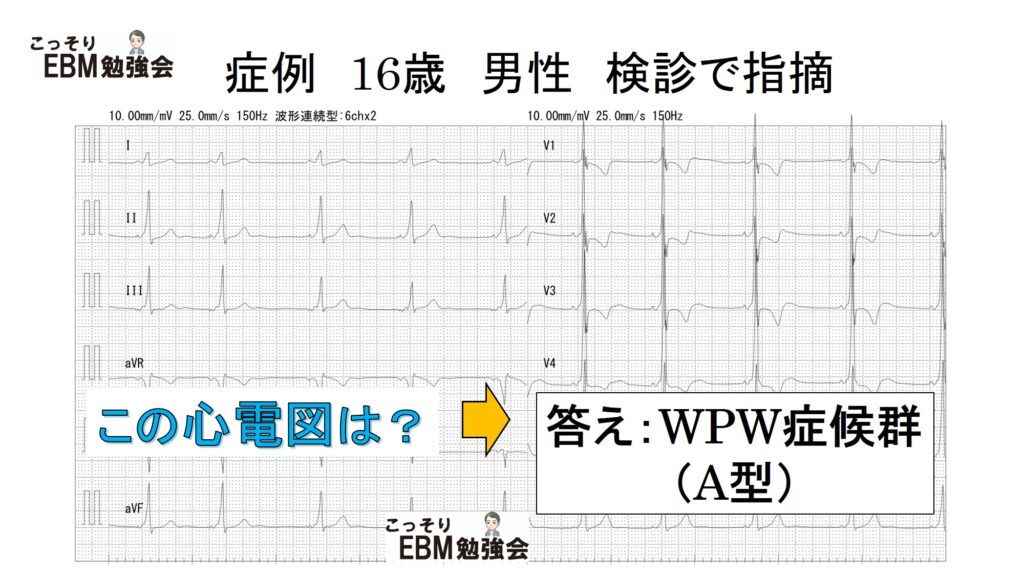
答えは、WPW症候群疑い(正確にはWPWパターン)の心電図でした(ここでは、疑い?というところに疑問を持ってくださいね)。
それでは、まず、WPW症候群の病態について学んでいきましょう。
WPW症候群の病態
ここでは、WPW症候群の時に、どんなことが心臓で起こっているのか学んでいきましょう。
正常な場合の電気信号の伝わり方
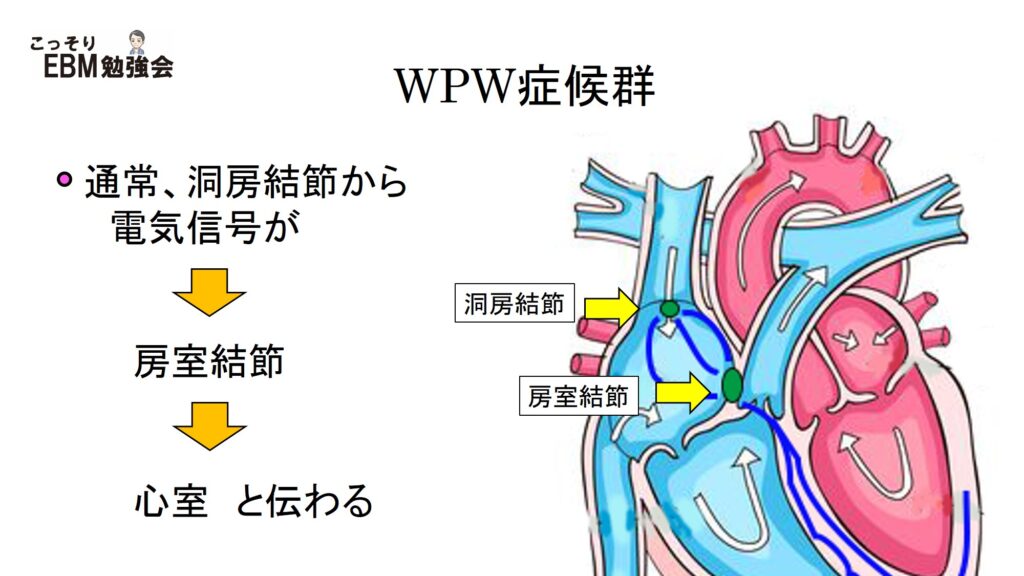
復習になりますが、通常は洞房結節で発生した電気信号が心房→房室結節→心室に伝わって心臓が収縮します。洞房結節では、この電気信号をゆっくり伝えることで、心房由来の頻脈にならないように調整しているのでしたね。この点が非常に重要になってきます。
WPW症候群の時の電気信号の伝わり方
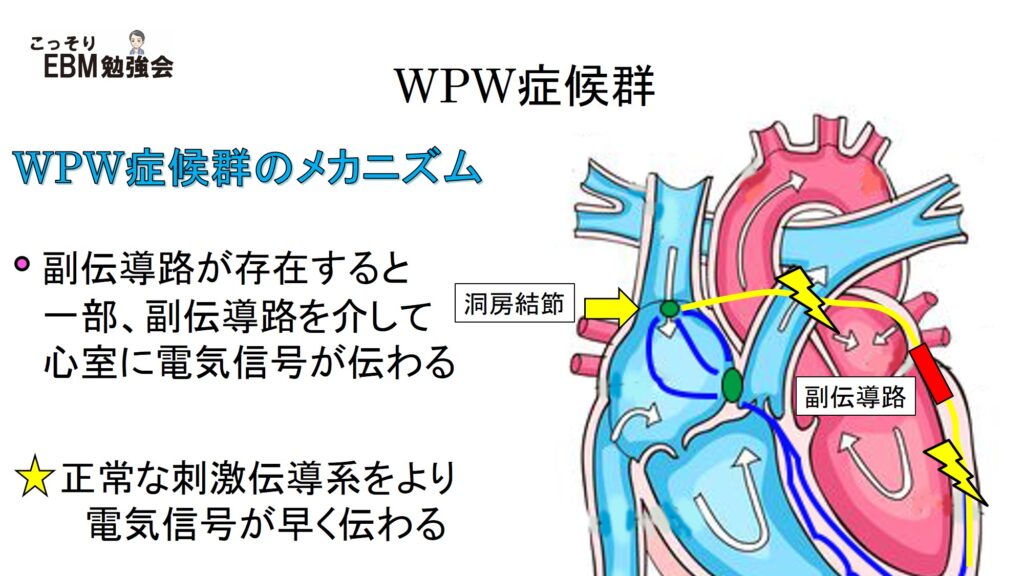
一方、WPW症候群では心房と心室の間に副伝導路が存在しています。副伝導路って呼んでいますが、異常な伝導路と思ってください。この副伝導路は困った性質を持っています。それは、房室結節では電気信号の伝える速度を調整していましたが、副伝導路はその調整する機能がありません。

このため、通常は洞房結節→心房→房室結節→心室と電気信号が伝わっていきますが、副伝導路が存在すると、洞房結節→心房→電気信号の一部が副伝導路→心室と電気が伝わります。副伝導路は電気信号を洞房結節より早く伝えてしまうため、副伝導路から伝わってきた電気信号は心室を早く興奮させてしまいます(早期興奮症候群と言われている理由はここにあります)。この少し早く心室が興奮することは、心電図上ではQRS波の前の波形、つまりデルタ波として捉えることが出来ます。
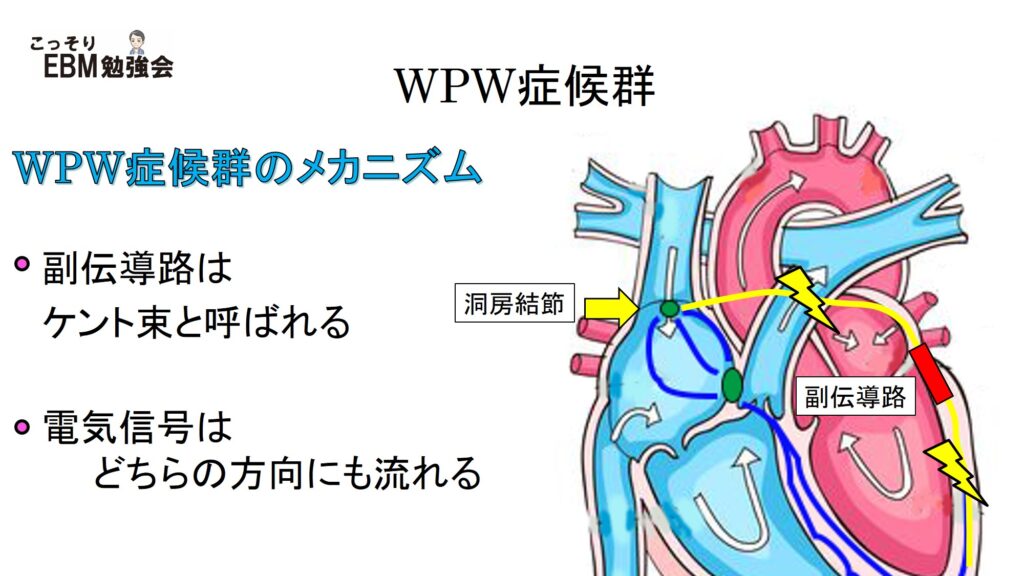
この副伝導路はケント束と呼ばれています。副伝導路の60~75%は、心房→心室、心室→心房のどちらの方向にも電気が流れます。しかし、17~37%の副伝導路は心室→心房方向(逆行性)にしか電気が流れません。この場合には、WPWパターンの心電図は示しません(電気信号が、心房→心室に流れないため)。しかし、後日講義するAVRTの原因になることはできます。ということで、この場合の副伝導路は”concealed accessory pathway(潜在性副伝導路)”と呼ばれ、ほとんどが左側(左房ー左心室)にあります。最後に5~27%の副伝導路は順行性(心房→心室)にしか電気信号が流れないパターンがあります。この場合にはWPWパターンの心電図を示します。
副伝導路が存在すると何が問題なの?
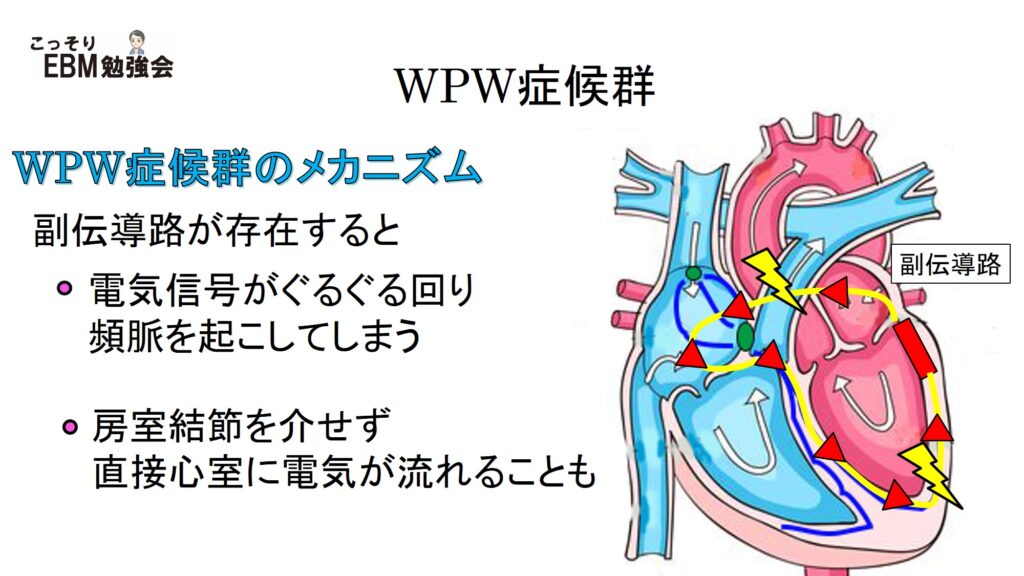
ここまでWPW症候群では副伝導路が存在すると説明してきましたが、では一体、副伝導路が存在することで何が問題になってしまうのでしょうか?通常では、心房から伝わってきた電気信号は、房室結節→心室に伝わります。心室から心房に逆行性に伝える伝導路がないため、電気信号は心室に伝わると終わりです。しかし、副伝導路が存在する場合には、この本来、心室に伝わって終わりのはずの電気信号が、副伝導路を通って、再度、心室に伝わります。そうすると、心室→副伝導路→心房→房室結節→心室→副伝導路、、、と無限にループしてしまうことになりますね。この機序によって起こる頻脈を房室リエントリー性頻拍、AVRT(atrioventricular reciprocating tachycardia)と呼びます。
それ以外にも、副伝導路が存在する場合と、心房→副伝導路→心室と電気信号が伝えてしまうことがあり、例えば心房細動や心房粗動などの心房由来の頻脈が起こると、房室結節で電気信号が調整されないため、非常に高度な(脈の速い)頻脈を起こしてしまうことがあります。
このWPW症候群に起因する頻脈については、次回講義するつもりなので楽しみにしておいてくださいね。ただ、今は、副伝導路が存在する場合には、頻脈を起こしてしまうので困ったことになると覚えていただければ良いです。
WPW症候群の心電図の特徴
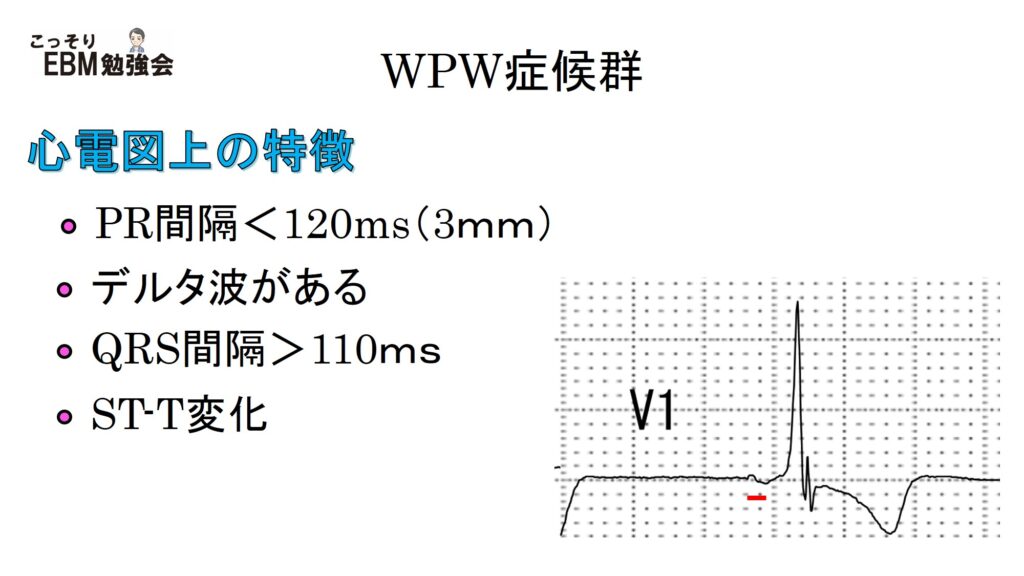
WPW症候群の心電図の特徴をみていきましょう。WPW症候群で最も特徴的なものはPR間隔の短縮とデルタ波の存在です。その他、QRS間隔の軽度延長やST-T変化が認められたりします。今回は少しずつ解説していくことにしましょう。
ちなみにWPW症候群の特徴的な所見は、いつも心電図でとらえられるわけではなくて、あまりはっきりしなかったり、時々出現したりします。一般的には徐脈になるほど現れやすく、迷走神経をバルサルバ法で過緊張にさせてみたり、薬剤で脈を落としたりすると現れることもあります。
①PR間隔の短縮
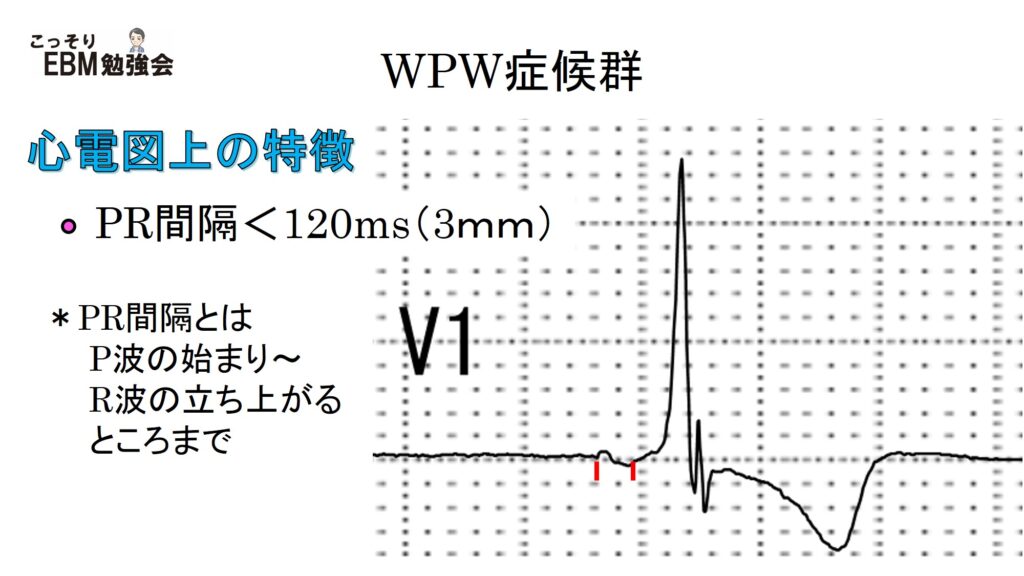
WPW症候群の心電図ではPR間隔が短縮します。まずPR間隔とは何でしょうか?学生時代にはよく間違えていたのですが、PR間隔とはP波の始まり~QRS波の始まりまでのところです。ここが3㎜(120ms)未満だと短縮しているといいます。上の心電図ではだいたい2㎜暗いですね。
②デルタ波がある
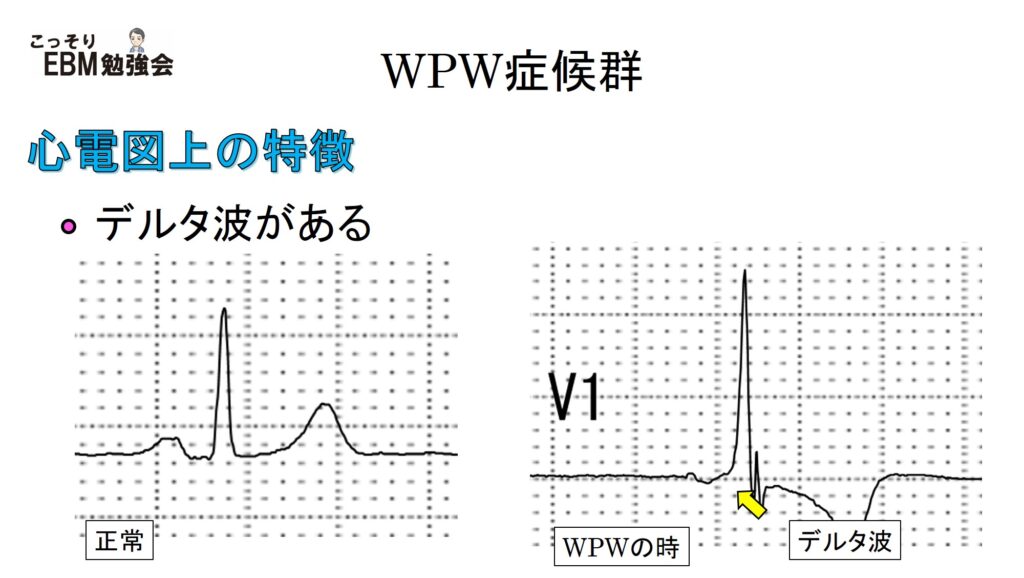
WPW症候群の心電図で忘れてはいけないのが、デルタ波。名前だけでロマンを感じてしまうは、僕だけでしょうか。このデルタ波は”副伝導路を通じて早期に流れた電気信号による心室の興奮”をみているのでしたね。このデルタ波がQRS波の前にあるのでPR間隔が短縮するのです。デルタ波は意外と分かりにくいので、デルタ波がない通常の心電図とデルタ波のあるWPW症候群の心電図とを比較して慣れてしまうようにしてください。
また、WPW症候群では、QRS間隔が軽度延長します。デルタ波+QRS波になるので、一見、QRS間隔の延長してみえるのですね。脚ブロック等がなければ、QRS間隔は3mm未満になります。
③STーT変化
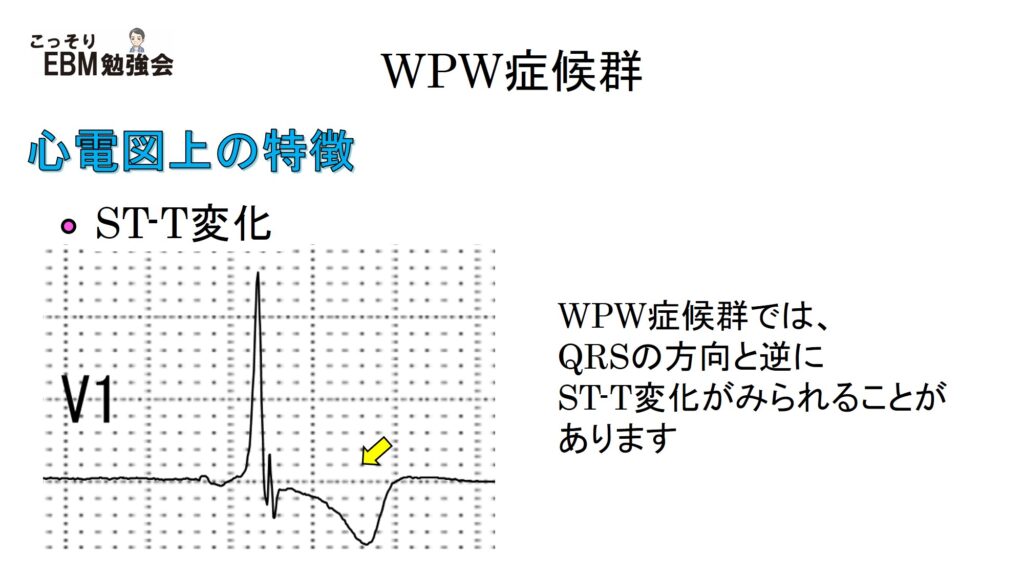
実はWPW症候群に伴って、STーT変化が起こることが知られています。どのようなSTーT変化かというと、QRS波の方向(上の心電図では、QRS波が基線より上に13㎜、下に2㎜なので、QRS波の方向は上になります)と逆の方向に陰性T波がみられています。
WPW症候群のケント束の位置と心電図変化

WPW症候群ではケント束の位置と心電図の関係が、昔から研究されています。ケント束の位置は大まかにいって、3つのパターンがあります。A型では左室後壁、B型では右心室、C型は心室中隔に存在します。このC型は日本発の分類で、海外ではA型、B型しか存在しません。
①WPW症候群 A型
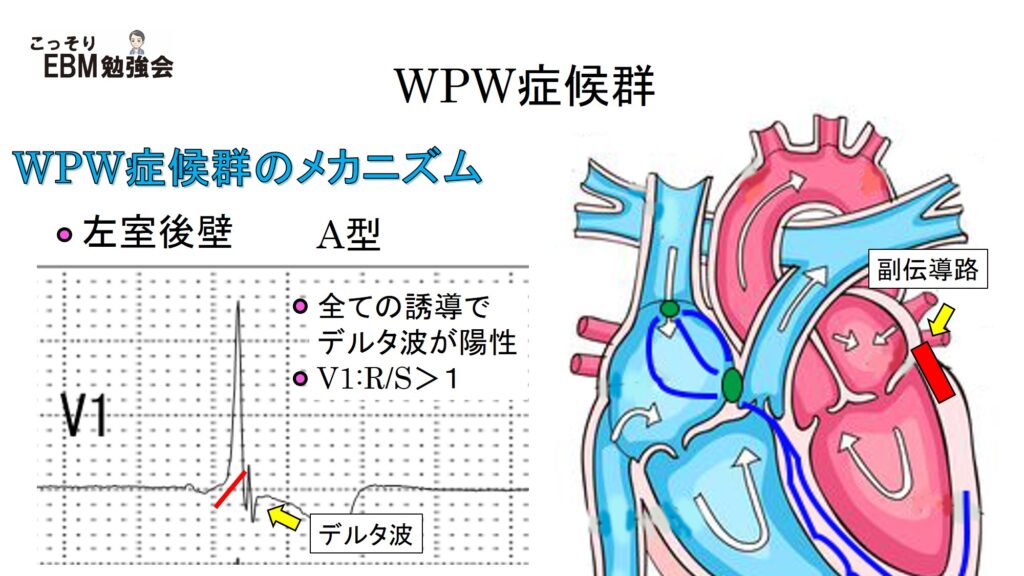
WPW症候群A型の特徴は、すべての誘導でデルタ波が陽性(つまり基線より上)です。V1でR/S比>1を満たす必要もあります。つまり、S波よりR波のほうが高いことを示しています。このA型では副伝導路は左心室後壁に存在します。
②WPW症候群 B型
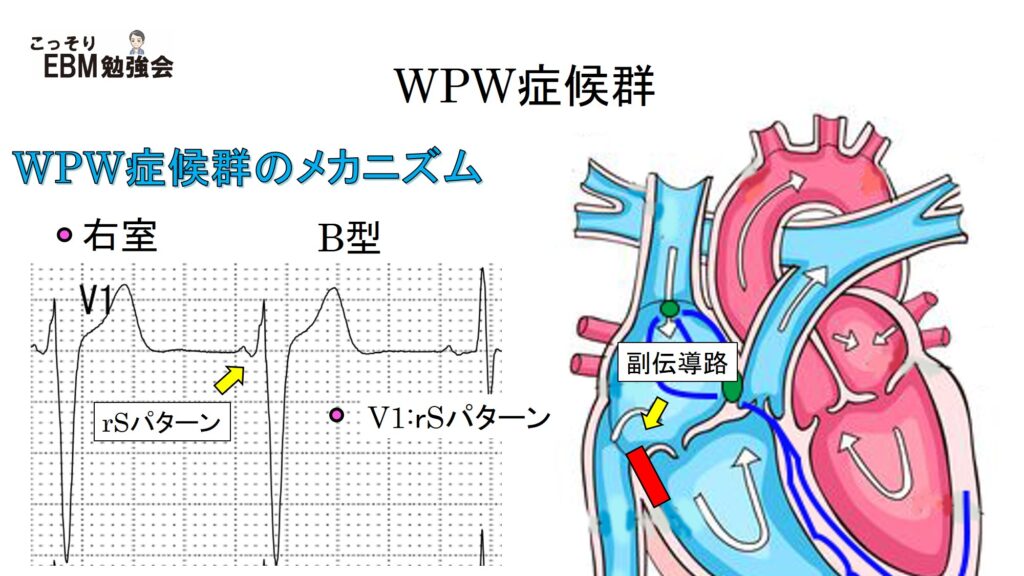
WPW症候群B型の心電図で特徴的な所見は、V1がrSパターンになることです。これは、A型と違ってR波よりS波が深いことを示しています。このB型では副伝導路は右心室に存在します。
③WPW症候群 C型
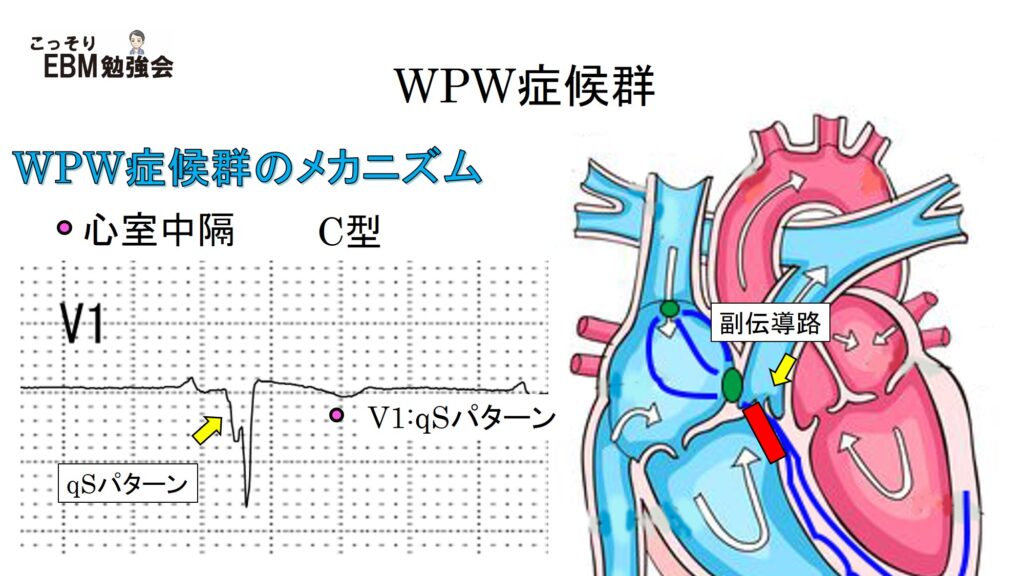
最後にWPW諸侯群C型の心電図です。C型ではV1でqSパターンになります。つまり、R波が存在しません。このC型では副伝導路は心室中隔に存在します。
このC型は上田先生という日本の有名な循環器領域の先生が発表されています。興味がある方は下のリンクから読んでみてるようにしてみてください。
ちなみにWPW症候群の副伝導路の位置は、左心室側壁(50%)、左心室後壁中隔(25%)、右心室側壁(13~21%)、左心室前壁中隔(2%)となっています。このABC型で分類するのは、古典的な方法で、近年では様々なアルゴリズムが発表されています。非常に興味深いですね。
WPW症候群の症状 WPWパターンとは?

最後にWPW症候群の症状について学んでいきましょう。実は今回、講義したWPW症候群の心電図の特徴を満たしているからと言って、WPW症候群とは診断されません。
WPW症候群と診断されるためには、
①心電図上で早期興奮症候群(WPW症候群)の所見がみられること。
②副伝導路に起因する症状のある不整脈があること
の二つの条件が必要です。
つまり、WPW症候群の特徴が心電図で認められたから(健康診断で指摘された)といって、ほとんどの人が症状がない人が多いです。このため、WPW症候群の特徴を有する心電図所見のことをWPWパターンと呼んで分けて考えられています。このWPWパターンの人は予後も良好で、突然死の可能性も0.13%/年と非常に低いのが特徴です。

また、228名のWPWパターンの人を22年間経過観察した研究では、WPW症候群による不整脈の発生率も1%/年と非常に低いです。

ただ、今回の症例では動悸を既に感じているので、それは副伝導路由来の不整脈なのか、今後精査していく必要があります。
WPW症候群と診断される人は、動悸による症状を起こし、動悸、眼前暗黒感、胸痛などを起こします。
ということで、今回の講義はいかがだったでしょうか?
後日、少しずつWPW症候群の心電図を追加していくので、記事が修正されたら、ぜひご参照ください。

コメント