こんにちは。福井大学の川野です。
僕のYoutube chanelで「胸痛のないST上昇型心筋梗塞の見つけ方」という講義をやったんですけど、「そもそもST上昇型心筋梗塞の心電図が読めなかったら、見つけても意味ないじゃん。」という自分の中で問題意識が上がってきました。「じゃ、心筋梗塞の心電図の講義を数回やってみよう。」って軽いノリで始めたんですが、本当に心電図は奥が深い。今回の講義は基本である”ST上昇しているのか?”をテーマにやっているので、心電図苦手な人はまずここから押さえちゃってください。
ST上昇型心筋梗塞の定義って知ってますか?
症例1:88歳 男性 胸部不快感
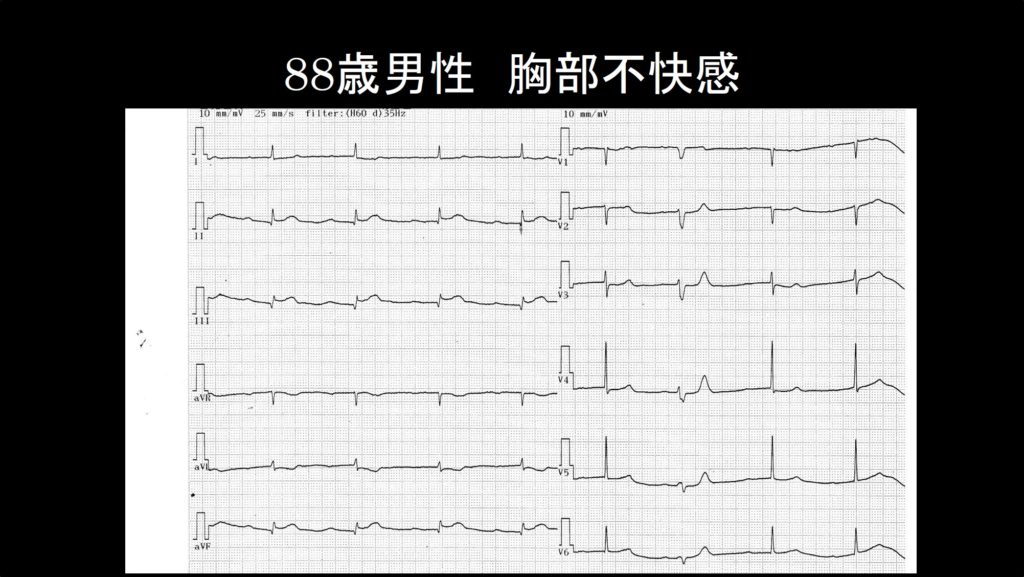
あなたが当直している救急外来に88歳男性が胸部不快感を訴えて来院されました。上記に来院時の心電図を示します。どこでSTが上昇しているでしょうか?
そもそもST上昇っていうけど、どういうこと?
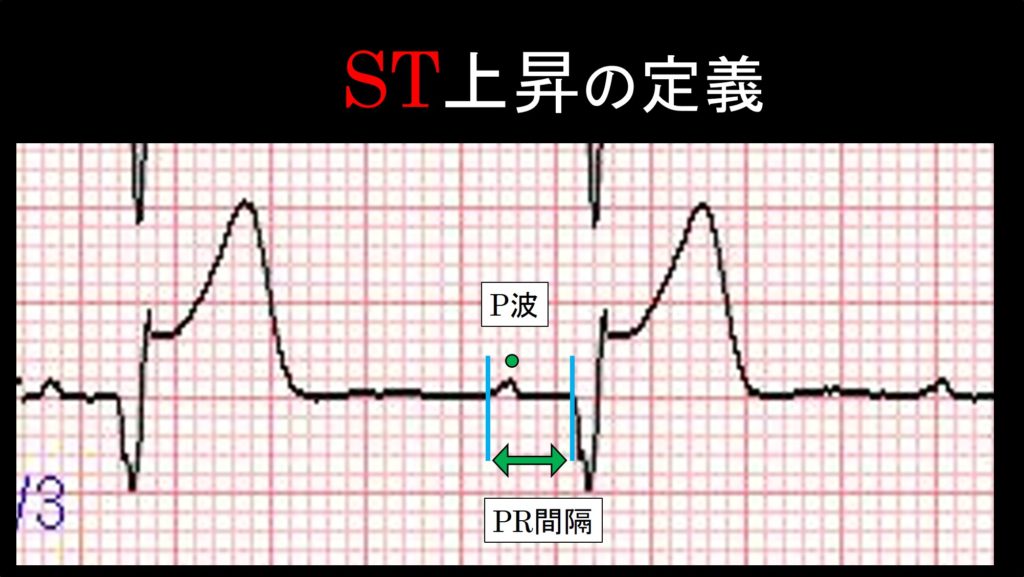
心電図の基本事項を解説したいと思います。緑の点が”P波”で、そこからQ波までの部分が”PR間隔”といいます。
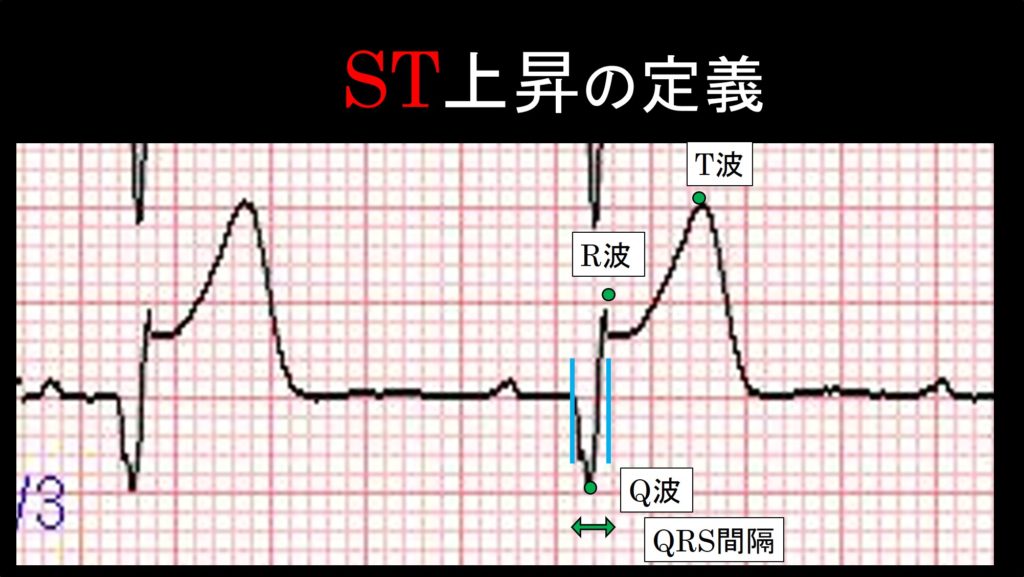
次に続く部分は、Q波、R波と続きます。S波は今回の症例では見られませんが、右脚ブロックの回で出てきているので、気になる方はみてみてください。このQ波からS波までの間隔をQRS間隔といいます。伝導障害が起こると延長したりします。そして次に続くのがT波です。
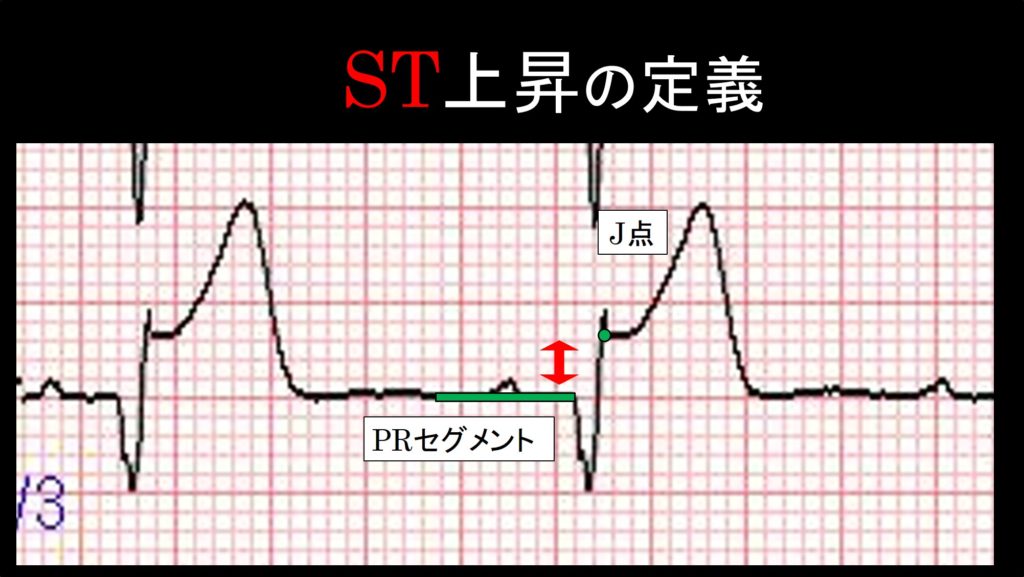
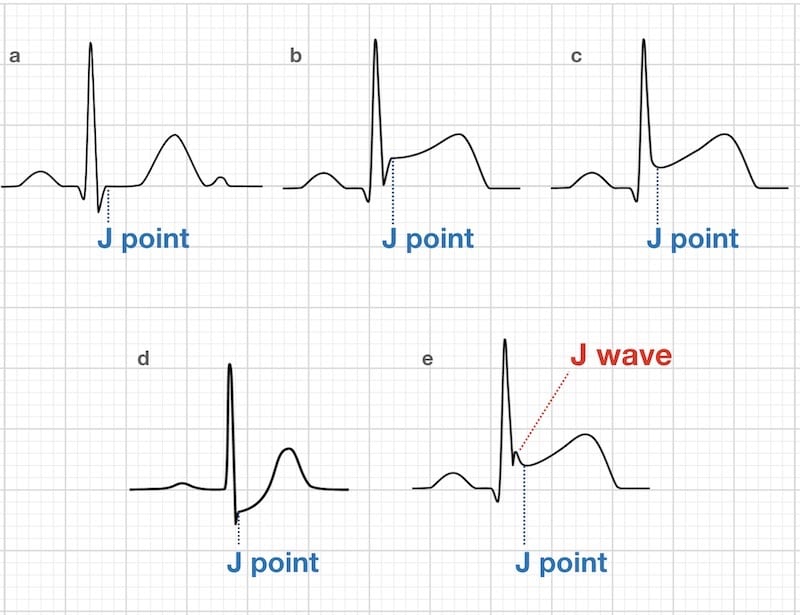
そしてST上昇の定義ですが、PRセグメント(緑の部分)とQRS間隔の終わりにある”J点”と比較して上昇している場合に、”STが上昇している”といいます。ここは非常に大事な点なので必ず覚えておいてください。
ちなみにJ点には様々なタイプがあります。補足としてパターンをいくつか挙げておきます。
ST上昇型心筋梗塞の定義とは?
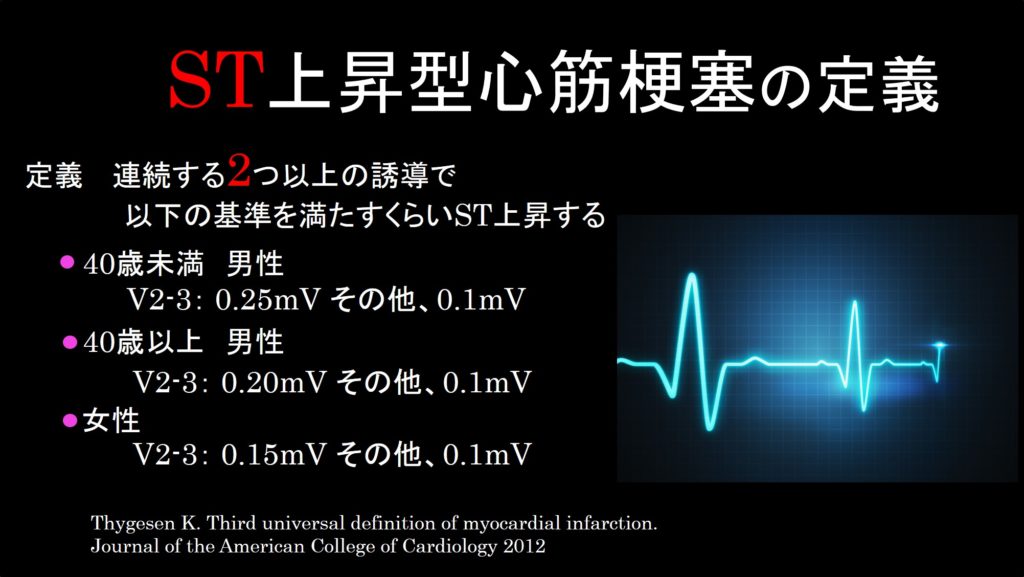
そして、心電図上で連続する二つ以上の誘導で(V1~2やⅡⅢとか)、そのSTが上記の基準を満たすほど上昇している時に初めてST上昇型心筋梗塞と呼ぶことができます。前胸部誘導のST上昇の基準値が年齢や性別によって違うのが分かりにくいですよね。僕は元気な男性は上昇しやすいって、理屈は特にない感覚で覚えちゃってます。ちなみに一般的な心電計では、0.1mVが1㎜を示すように設定されています。ただ、R波が高かったりすると自動で縮尺が変わってしまう機種が存在するので(うちの大学の古い機械はそうでした)、必ず自分の施設の心電計の設定を確認してください。
補足:連続する誘導って?
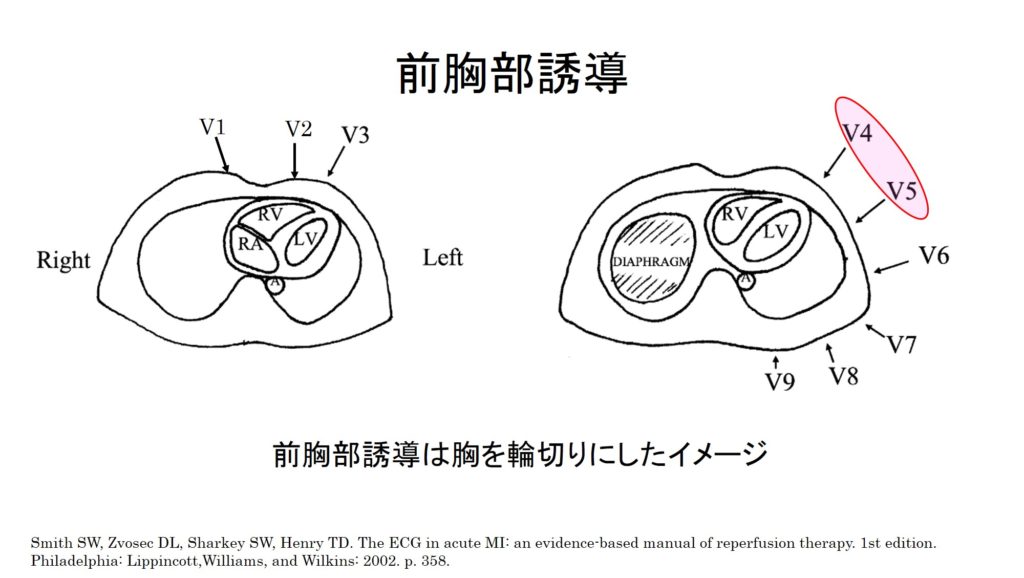
前胸部誘導(V1~6)を立体的にとらえてみると、図で示すように心臓を輪切りにして、どこで心筋の障害が起こっているのか水平から見ていることになります。例えば、図に示すように隣り合っているV4~5を連続する誘導と言います。心筋梗塞が起こった場合には、ある程度の範囲の心筋が障害を受けるため、二つ以上のとなりあった誘導に変化が出てくるはずだろうと考えられているようです。
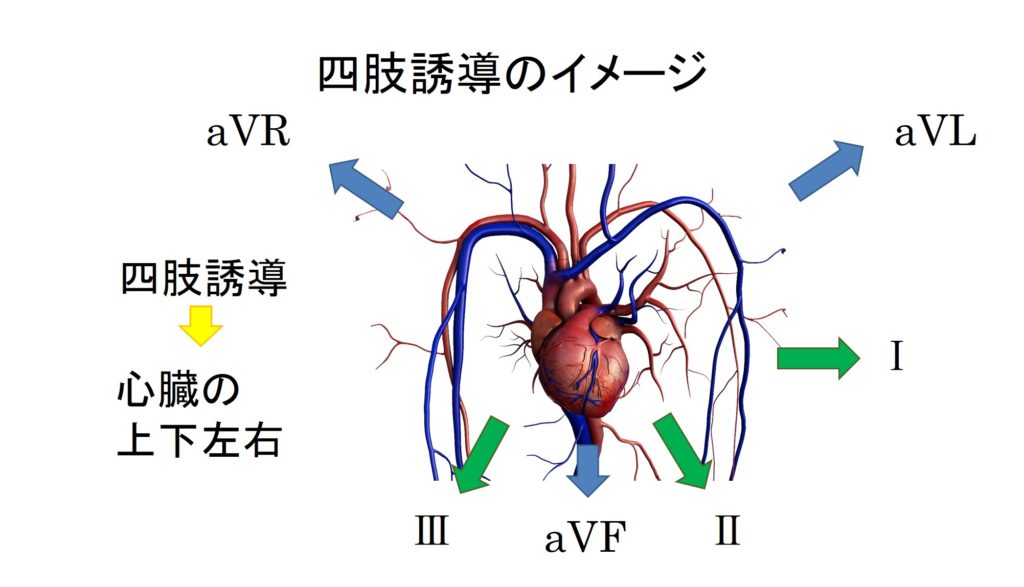
四肢誘導の考え方ですが、四肢誘導を立体的にとらえてみると左の図に示すようになります。例えば、aVLとⅠ誘導でST上昇がみられた場合、図のように隣り合っていると考えられるため、”連続する誘導でSTが上昇している”ということになります。
ST上昇型心筋梗塞の定義が分かったところで、症例1の心電図を見直してみましょう。
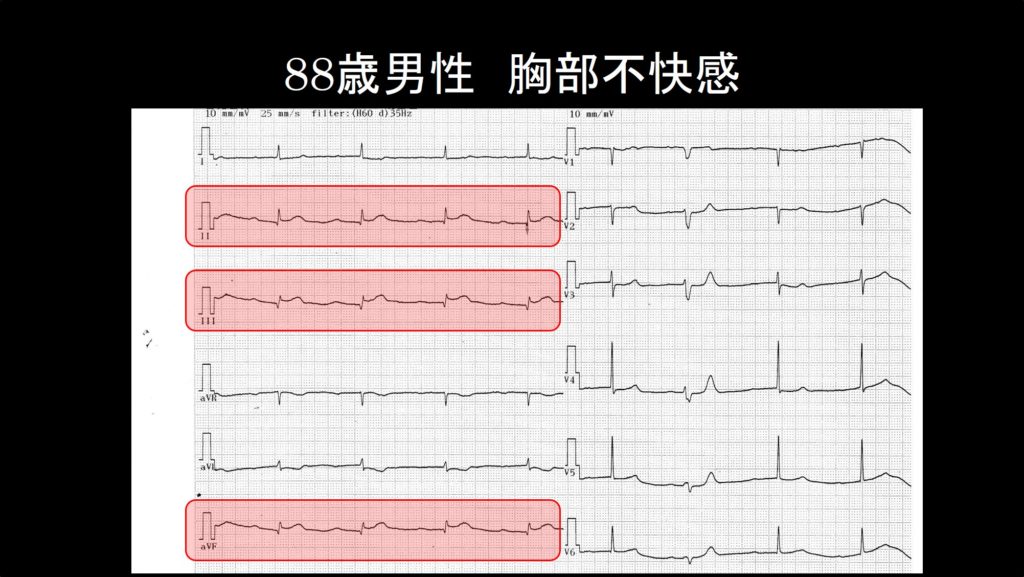
ST上昇の定義をあてはめてみると、Ⅱ、Ⅲ、aVFでST上昇が起こっていることが分かります。これらの誘導は四肢誘導では隣り合っているため、”連続する2つ以上の誘導でST上昇を認める”と考えられ、この心電図はST上昇型心筋梗塞であると言えます。さて、ここでST上昇以外に、もう一つST上昇型心筋梗塞で特徴的な所見に気がついたでしょうか?
Reciprocal Changeについて
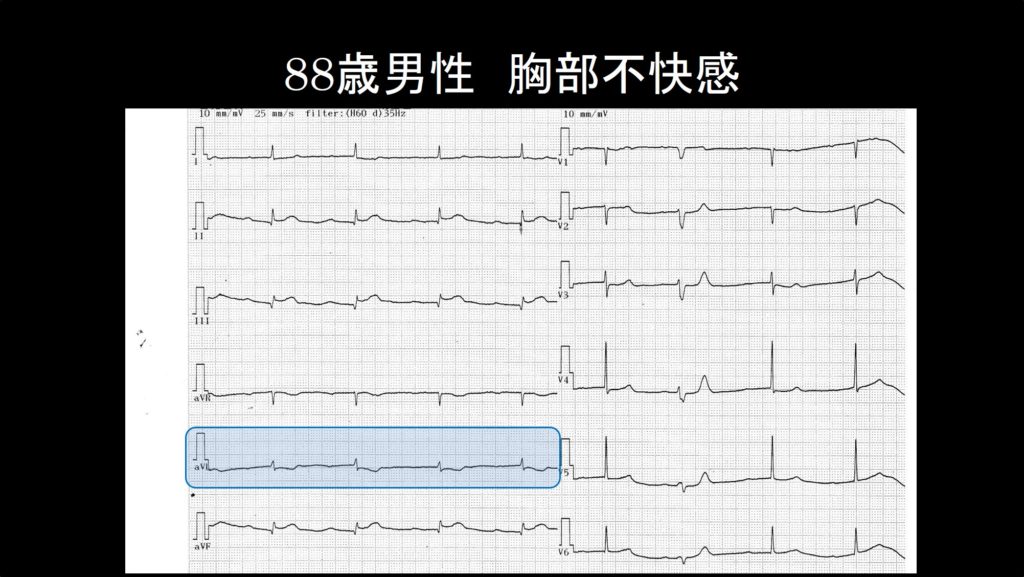
もう一度、症例1の心電図を眺めてみよう。そうすると、aVLでST低下がみられることに気が付いたでしょうか?(ST低下とはST上昇と同じで、J点がPRセグメントより下がっているということ)これはどんな変化を示しているでしょうか?
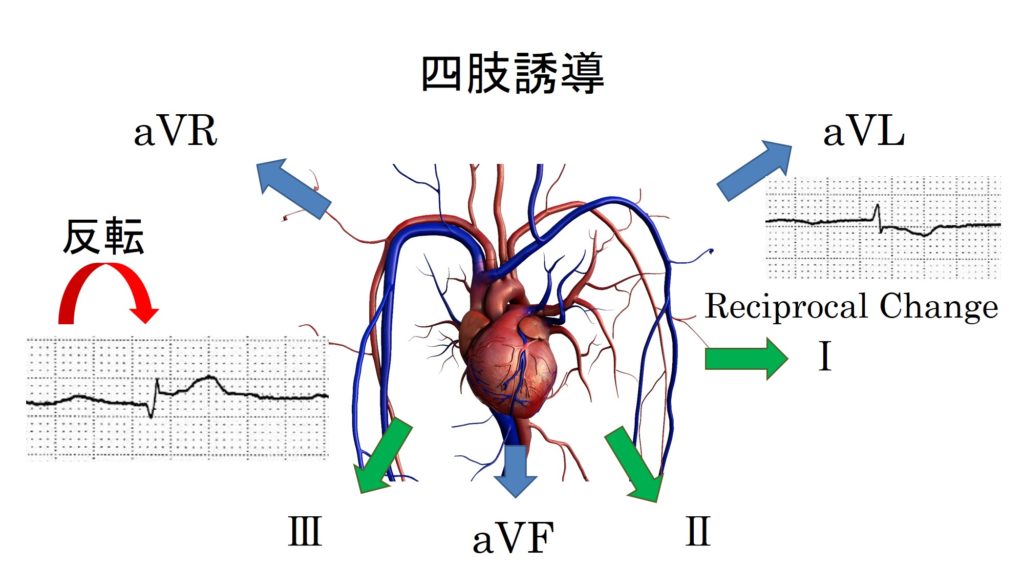
aVLのST低下を四肢誘導で空間としてとらえると、どうだろう?その反対側、Ⅲ誘導を上下を反対にひっくり返したような心電図をしていることが分かる。これをReciprocal changeと呼んでいる。
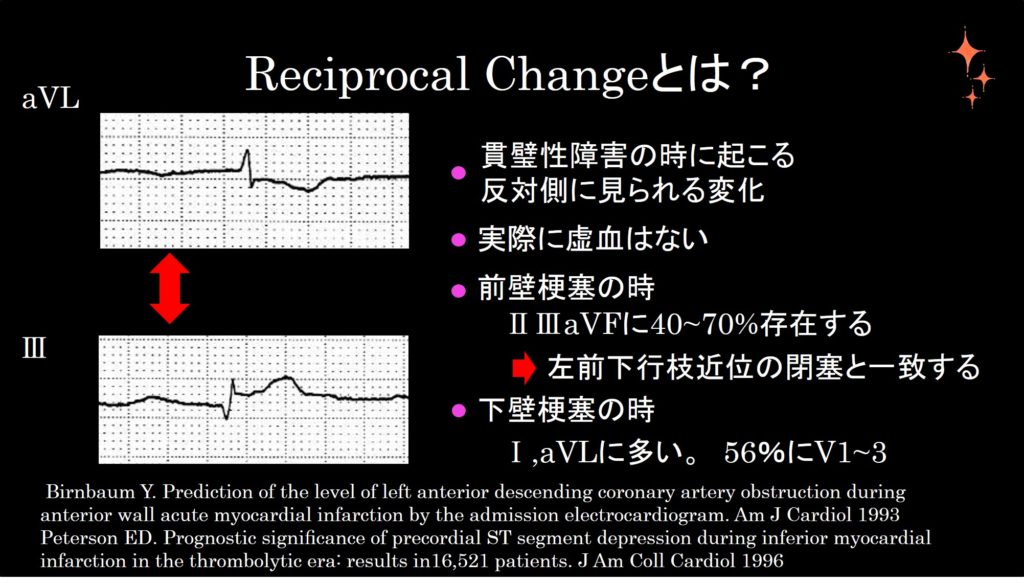
Reciprocal changeとは心筋に貫壁性障害がみられたときにおこる反対側に見られる心電図変化のことをいう。ST低下がみられていても、実際の虚血を示すわけではないんだ。左の図でもう一度、aVLとⅢ誘導の心電図が上下さかさまのように見えていることを確認してほしい。
Reciprocal changeの具体的な使い方
Reciprocal changeの具体的な使い方を簡単に紹介します。
①反対の誘導でST上昇しているのか確認する
ある誘導でSTが上がっていそうに見えるけど判断に迷う時に使う。反対側の誘導をみてReciprocal changeがあるとST上昇しているということができる。
前壁梗塞が起こった場合、 約40~70%の症例で 反対側の誘導であるⅡ、Ⅲ、aVFでReciprocal changeがみられる。この場合、左前下行枝近位の閉塞など広範囲の心筋虚血が起こっているので注意が必要だ。
一方、下壁梗塞では、Ⅰ、aVLでReciprocal changeがみられる。また56%の症例でV1~3でReciprocal changeみられる。
②心筋梗塞以外のST上昇する疾患と鑑別する
Reciprocal changeは心筋梗塞以外では起こらないので、心筋炎でST上昇している場合にはみられない。
③ST上昇する前の早期変化
ST上昇に先行してReciprocal changeがみられることがあるので、早期の心筋梗塞を発見することもできる。この辺りは後日、また講義で触れる予定です。
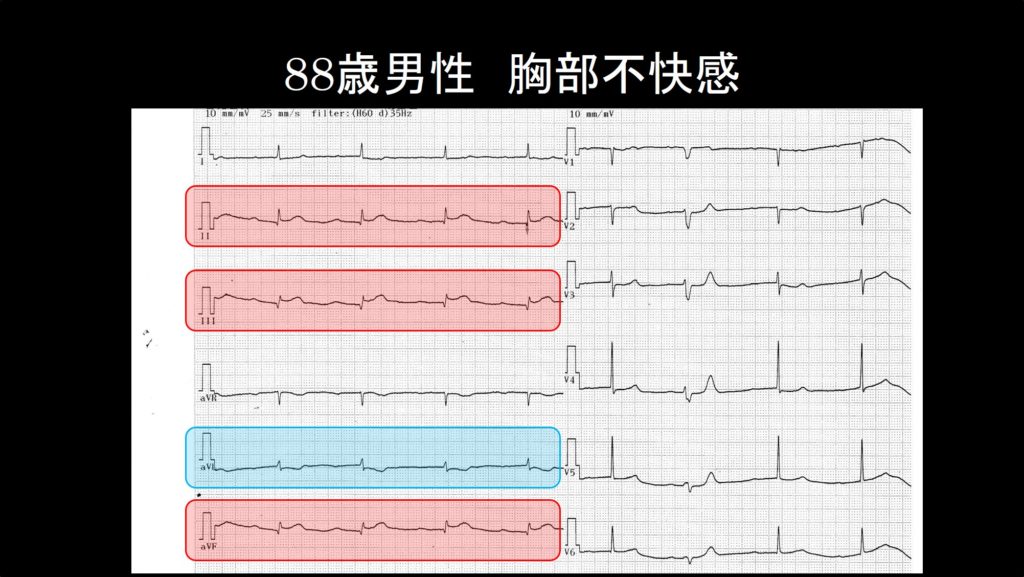
症例1の解説に戻ると、”Ⅱ、Ⅲ、aVLでST上昇がみられるぞ”と気が付いたら、その反対側でReciprocal changeを探してみると、aVLに見つけることができる。そこで、自信をもって、この症例は心電図で心筋梗塞が疑われるということができる。
心筋梗塞のST上昇って、上に凸のST上昇だけだっけ?
症例2 65歳男性 胸部絞扼感
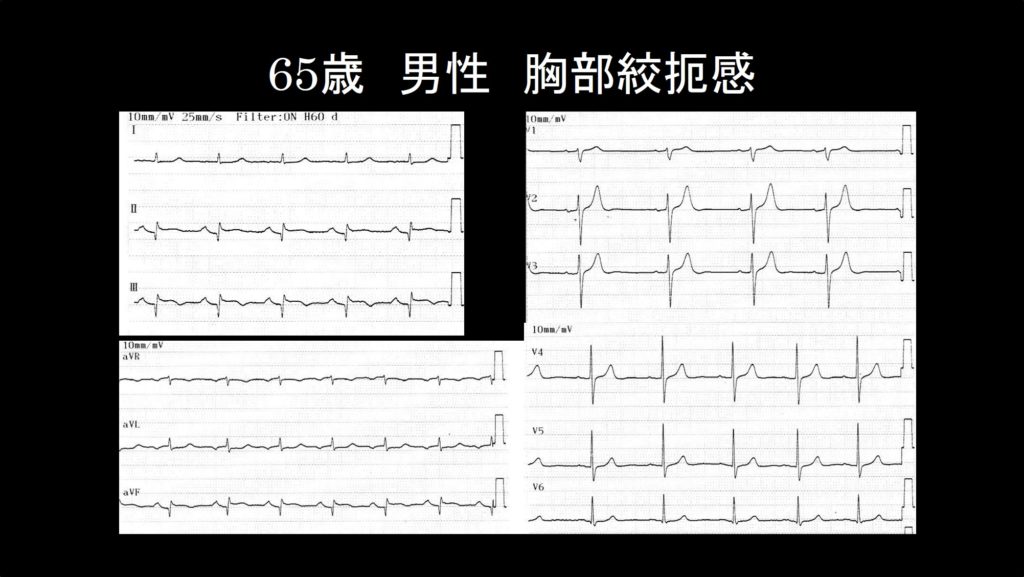
65歳男性が夜間の救急外来に胸部絞扼感を訴えて来院しました。受診時の心電図を示します。どうでしょう?ST上昇はどこかに認められますか?
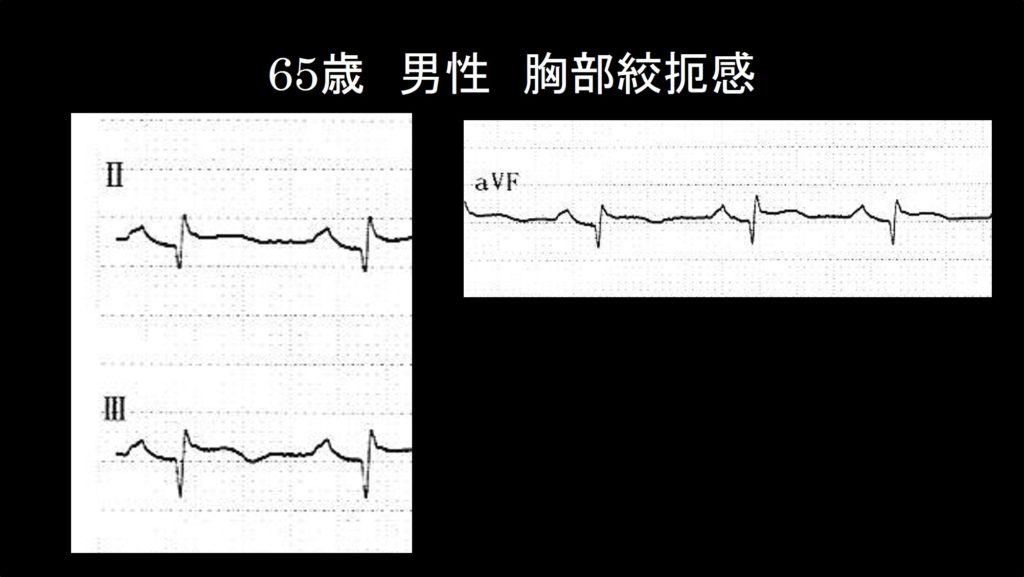
初めの心電図だけで分からなかった人のために、ST変化がみられる誘導を拡大してみました。どうでしょう?
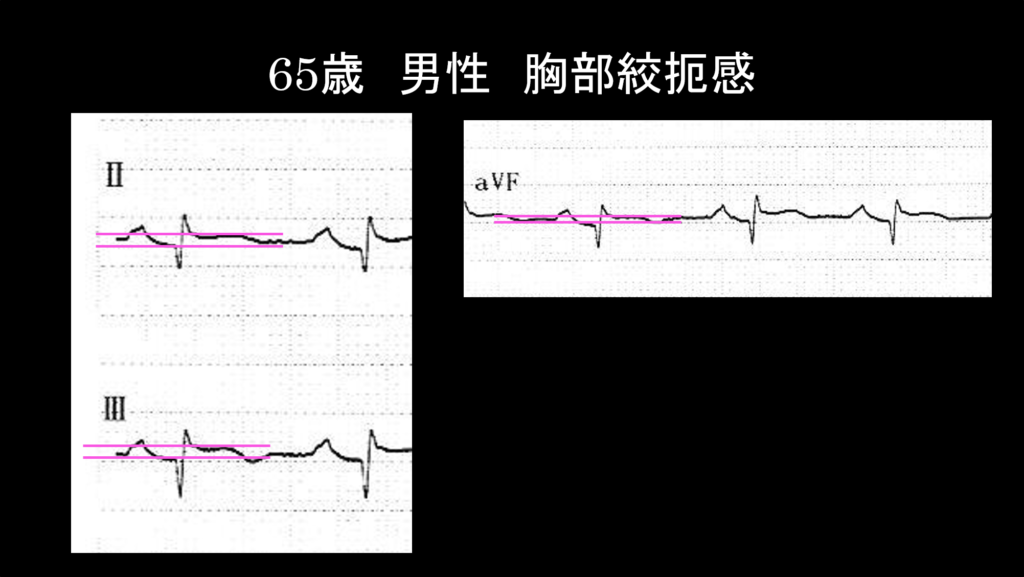
さらにピンクの補助線をひいてみました。先ほどの心電図の定義に戻ると”連続する2つ以上の誘導でST上昇がみられる”という定義を満たすよね。だけど、一般的な心筋梗塞のST上昇っていうと、”上に凸のST上昇”って教科書に書いてあるけど、この心電図で見られるST上昇と形が違うんだけど、どう判断したらいいんでしょうか?
心筋梗塞のST上昇って、上に凸だけ?ほかの形もあり?
ここで、心筋梗塞の時のST上昇の形について研究している論文を紹介したいと思います。Academic Emergency Medicineという雑誌で2001年に発表された論文で、U.S.の郊外に存在する大学病院で胸痛を訴えて救急外来に受診して、胸痛の原因精査を行った人を対象に行いました。余談だけど、Academic Emergency Medicineって査読が本当に厳しいです。
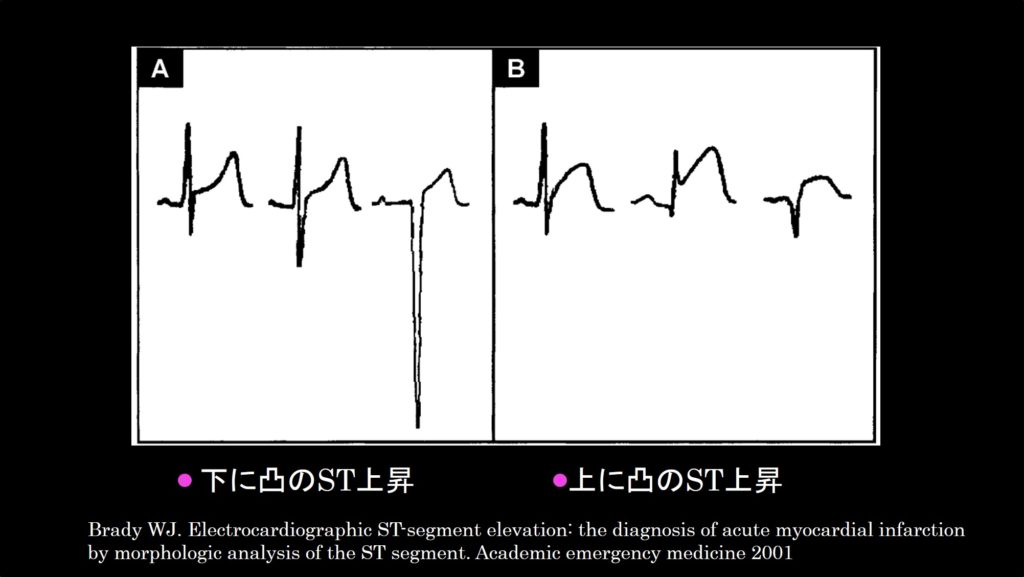
ST上昇って二つ形があるのをご存知でしょうか?”下に凸(A)”と”上に凸(B)”です。教科書では、Aの”下に凸”のST上昇を示した時は心筋梗塞以外の”早期再分極””急性心外膜炎””左室肥大”が疑われることになる。一方、Bの”上に凸”のST上昇を示した時はほとんどの場合、心筋梗塞と診断される。
今回の研究では3人の救急医が、対象者の心電図を読んで、ST上昇がみられるか判断します。二人の上級医の意見が一致したときにST上昇と診断されます。次に、ほかの3人の救急医がST上昇が上に凸か下に凸か判断します。次にトロポニンIの結果や診療担当医の診断により、対象の患者は心筋梗塞、不安定性狭心症、その他の疾患に分類されます。最後に心電図でみられたST上昇の形と診断結果が、どのように一致するのか統計解析をしました。
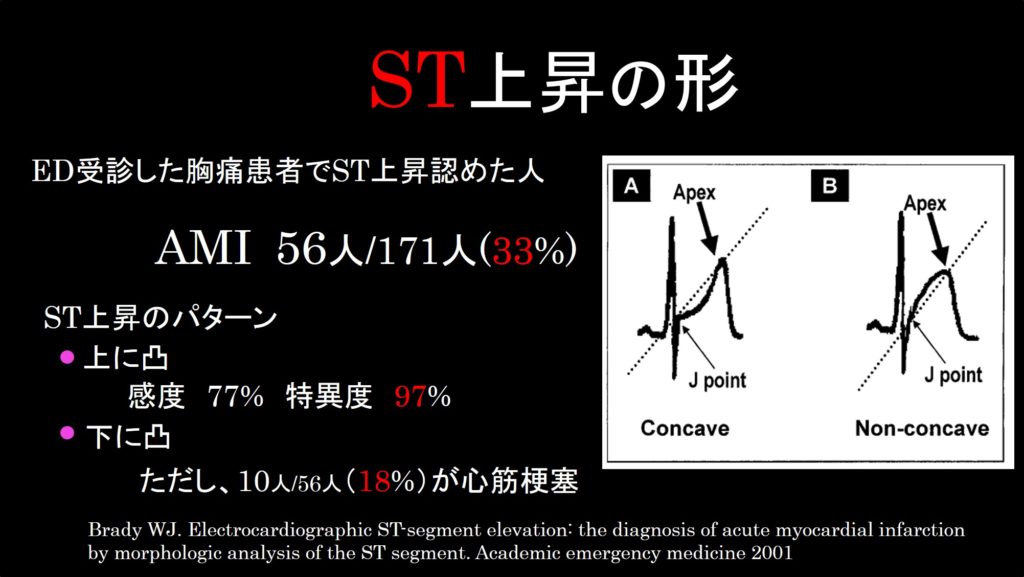
この研究では599人が対象となりました。そのうち、ST上昇を認めた人は171人(29%)でした。上に凸なST上昇を認めた患者は94%が心筋梗塞で、残りの6%が不安定性狭心症でした。心筋梗塞と診断された患者のうち、下に凸のST上昇を認めた患者は18%存在しました。
この研究によって上の凸のST上昇を認めた場合には、ほとんど心筋梗塞と言ってよいことが分かりました。ただし、下に凸のST上昇を認めた患者でも心筋梗塞の患者がいたことは注意点として覚えておかないといけません。
症例の解説に戻りますが、この症例はⅡ、Ⅲ、aVFに下に凸のST上昇を認めています。典型的な上に凸のST上昇ではないですが、ちゃんとST上昇型心筋梗塞と診断してよいですね。

心筋梗塞でST変化がない症例の割合は?
症例3 66歳 男性 胸痛 心筋梗塞の既往あり
また、夜間に救急外来で当直していると、胸痛を訴えて患者さんがやってきました。初診時の心電図を示します。
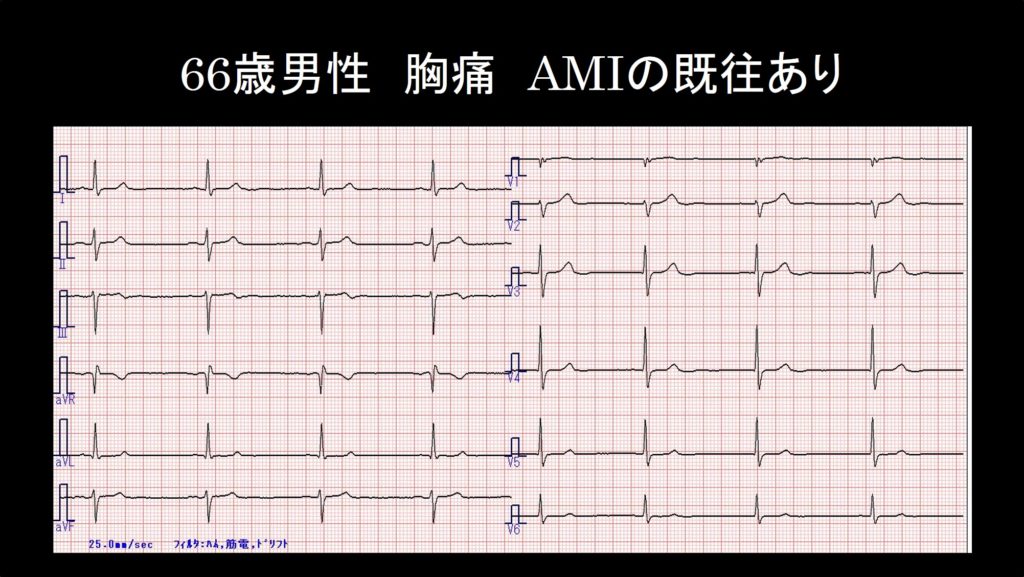
どうでしょうか?Ⅲ誘導でT波が2相性になっている以外の有意な所見はなさそうです。心電図上では心筋梗塞とは言えなさそうです。

その後も経過観察中に心電図をとりましたが、明らかなST変化は認めませんでした。ただし、当直医は心筋梗塞になった時と同じ性状の胸痛が続いていたため、循環器内科にコンサルト。心エコーで下壁の運動障害を認め、緊急冠動脈造影を施行し、その結果、心筋梗塞であることが分かりました。
今回の症例は救急外来での経過観察中にST変化を認めませんでしたが、のちに心筋梗塞と診断されました。救急医としては恐ろしい症例です。では、一般的にST変化をきたさない心筋梗塞は、いったいどの程度の頻度でみられるのでしょうか?
ST変化のない心筋梗塞の割合は?
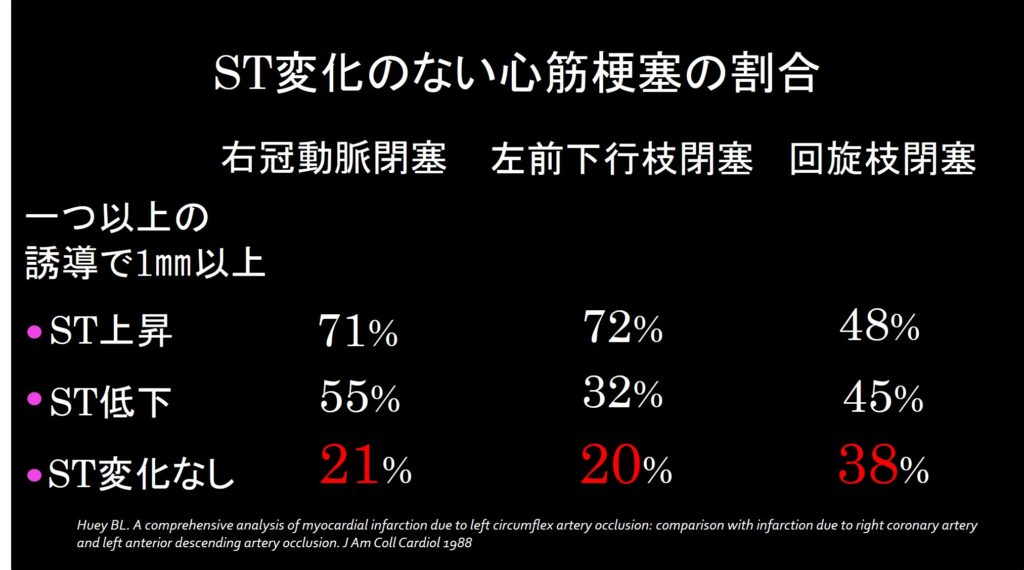
Journal of American College of Cardiologyに1988年に発表された少し古い論文ですが、とても重要なので簡単に触れてみましょう。この研究は65歳以下で典型的な胸痛とCK-MB上昇をともなって心筋梗塞と診断されCCUに入院した患者を対象に行われました。
入院中に心電図を複数回とり、その後の冠動脈造影検査所見と比較しました。
241人の患者が対象になり、40人が左回旋枝閉塞、107人が右冠動脈閉塞、94人が左前下行枝閉塞でした。左回旋枝閉塞の患者では、たった48%しか 1㎜以上のST上昇を認めませんでした(右冠動脈閉塞、左回旋枝閉塞では約70%)。また、ST変化を全く認めなかった症例は、左回旋枝閉塞では38%、右冠動脈閉塞、左前下行枝閉塞では約20%でした。左回旋枝が閉塞した心筋梗塞では心電図変化が現れにくいことが分かりますね。今回の研究結果は、初診時の心電図変化ではなく、入院中の心電図変化であることに注目してください。初診時のみの場合は、もっと心電図変化をきたす割合が低いことが予想されます。

今回の症例も心電図変化をきたさない心筋梗塞でした。じゃ、”心電図変化をきたさない時にどうやって心筋梗塞を見つけたらいいか?”って、疑問に思った方もいると思います。今後の講義で触れていく予定なので期待しておいてください。
じゃ、次回の講義もお楽しみに!
Youtubeの講義は下から見てね。




コメント